علت سیاه شدن زخم پای دیابتی | علائم و درمان

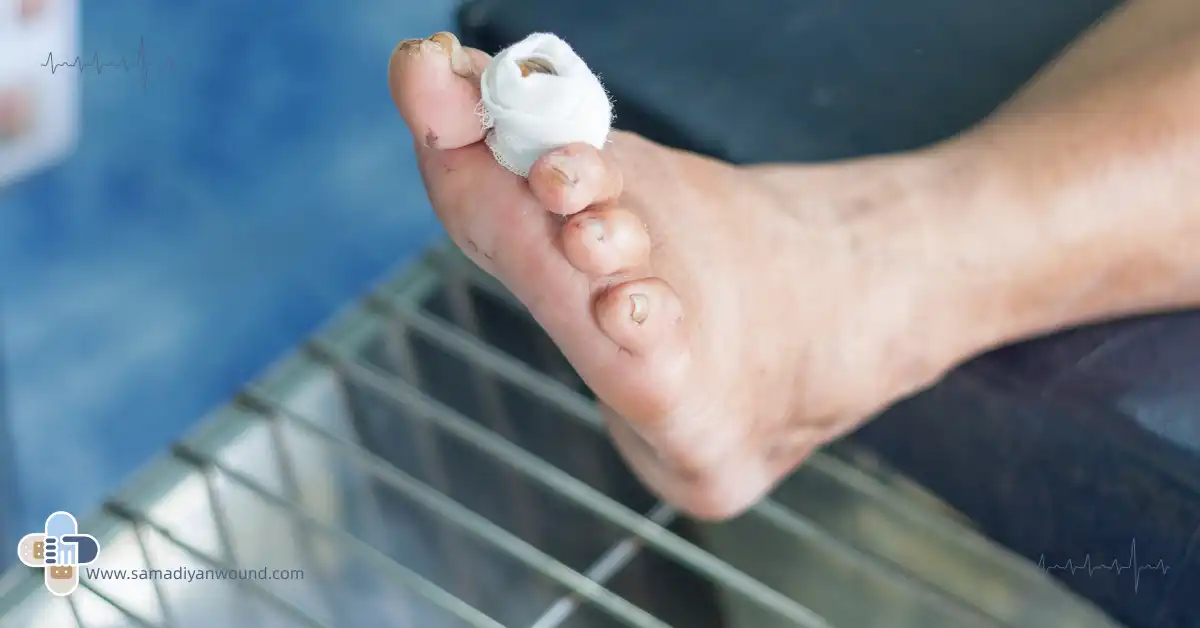
سیاه شدن زخم پای دیابتی یکی از نگرانکنندهترین عوارض دیابت است که میتواند نشانهای از یک مشکل جدی و حتی تهدیدکننده حیات باشد. بسیاری از بیماران دیابتی در مراحل اولیه متوجه تغییر رنگ پا یا زخمهای کوچک نمیشوند، اما همین بیتوجهی میتواند به پیشرفت عفونت، نکروز بافتی و در نهایت سیاه پا منجر شود. پای دیابتی به دلیل کاهش جریان خون، آسیب عصبی و ضعف سیستم ایمنی، بسیار مستعد ایجاد زخم و عفونت است و اگر این زخمها بهموقع درمان نشوند، تغییر رنگ پوست به سمت بنفش، قهوهای تیره یا سیاه شدن انگشت پا اتفاق میافتد.
سیاه شدن زخم پای دیابتی معمولاً به معنای مرگ بافت (گانگرن) است؛ وضعیتی که در آن سلولها به دلیل نرسیدن اکسیژن و مواد غذایی از بین میروند. در این شرایط، درمان زخم پای دیابتی بسیار پیچیدهتر میشود و گاهی حتی خطر قطع عضو یا همان قطعیت زخم پا مطرح میشود. بسیاری از بیماران وقتی با سیاه شدن پای دیابتی مواجه میشوند، دچار ترس و اضطراب شدید میشوند، در حالی که آگاهی و اقدام زودهنگام میتواند از رسیدن به این مرحله جلوگیری کند.
در این مقاله که توسط کارشناس زخم کلینیک صمدیان نوشته شده، بهصورت کامل و علمی بررسی میکنیم که علت سیاه شدن زخم پای دیابتی چیست، چه نشانههایی دارد، چه عواملی خطر آن را افزایش میدهند و بهترین روشهای درمان و پیشگیری کداماند. هدف این محتوا افزایش آگاهی بیماران دیابتی و خانوادههای آنهاست تا بتوانند با شناخت علائم هشداردهنده، از پیشرفت زخم پای دیابتی جلوگیری کرده و شانس حفظ پا را افزایش دهند.
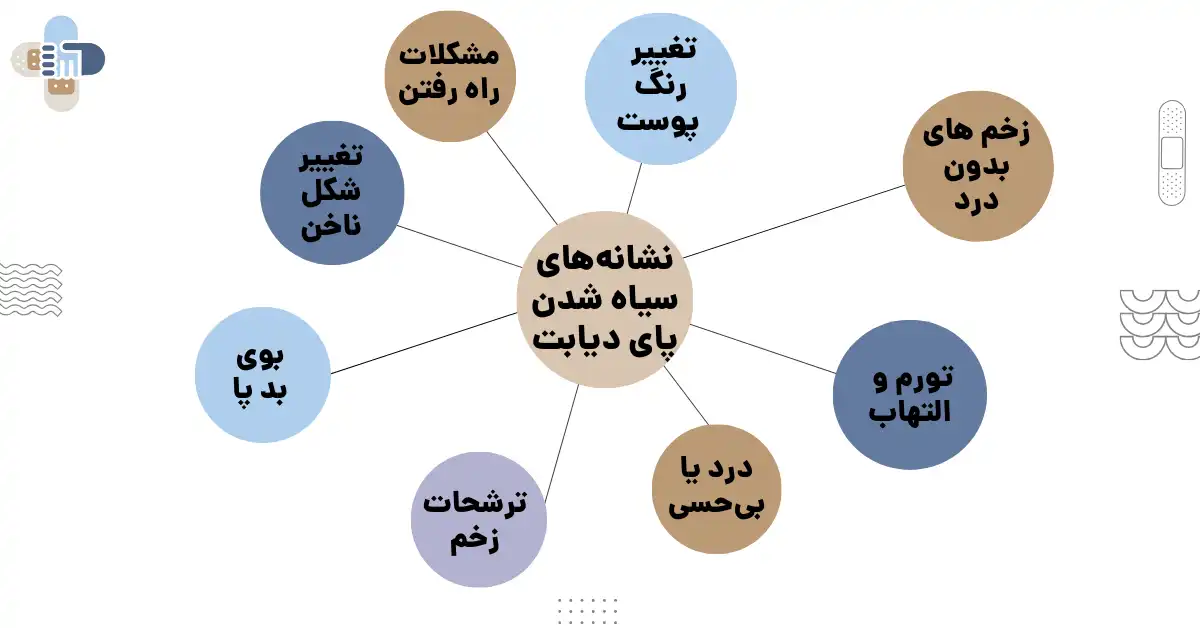
نشانههای اولیه سیاه شدن پا در اثر دیابت
نشانههای اولیه سیاه شدن پا در بیماران دیابتی معمولاً بهصورت تدریجی ظاهر میشوند و در بسیاری از موارد بدون درد هستند؛ همین موضوع باعث میشود بیمار خطر را جدی نگیرد. یکی از اولین علائم، تغییر رنگ پوست پا یا انگشتان است. این تغییر رنگ میتواند از قرمز شدن پای دیابتی شروع شود و بهمرور به بنفش، آبی تیره و در نهایت سیاه شدن انگشت پا برسد. این تغییر رنگ اغلب نشانه کاهش جریان خون یا شروع آسیب بافتی است.
در مراحل اولیه، ممکن است بیمار احساس سردی غیرطبیعی در پا داشته باشد یا متوجه شود که پوست پا نسبت به نواحی دیگر بدن رنگپریدهتر یا تیرهتر شده است. کاهش یا قطع حس درد نیز از نشانههای مهم است، زیرا نوروپاتی دیابتی باعث میشود بیمار زخم یا فشار را احساس نکند. در نتیجه زخم پای دیابتی بدون درد پیشرفت میکند و شرایط برای سیاه شدن زخم پای دیابتی فراهم میشود.
خشکی شدید پوست، ترکهای عمیق، تاول یا زخمهای کوچک که بهبود پیدا نمیکنند نیز از علائم هشداردهنده هستند. اگر این زخمها ترشح داشته باشند یا بوی نامطبوع ایجاد کنند، احتمال عفونت بالا میرود. در برخی بیماران، تورم پا یا تغییر دمای موضعی نیز مشاهده میشود. این نشانهها معمولاً قبل از ایجاد گانگرن ظاهر میشوند و توجه به آنها میتواند از پیشرفت بیماری جلوگیری کند.
تشخیص زودهنگام این علائم نقش حیاتی در درمان زخم پای دیابتی دارد. هرگونه تغییر رنگ، بیحسی، یا زخم مقاوم به درمان باید جدی گرفته شود، زیرا بیتوجهی به این نشانهها میتواند به گانگرن و حتی قطع عضو منجر شود.
علائم عفونت زخم پای دیابتی
عفونت یکی از مهمترین دلایل سیاه شدن زخم پای دیابتی است. زمانی که باکتریها وارد زخم میشوند، سیستم ایمنی ضعیفشده بیمار دیابتی نمیتواند بهخوبی با آنها مقابله کند. اولین نشانه عفونت معمولاً قرمزی اطراف زخم است که بهتدریج گسترش پیدا میکند. این قرمزی ممکن است با گرمی پوست و تورم همراه باشد و نشاندهنده التهاب فعال باشد.
ترشح چرکی، تغییر رنگ ترشحات به زرد، سبز یا قهوهای و بوی بد زخم از علائم واضح عفونت هستند. در این مرحله، درمان زخم پای دیابتی باید سریع و تخصصی انجام شود، زیرا تأخیر میتواند باعث نفوذ عفونت به بافتهای عمقی و استخوان شود. تب، لرز و احساس ضعف عمومی نیز نشان میدهد که عفونت از حالت موضعی خارج شده و وارد جریان خون شده است.
درد در بیماران دیابتی همیشه نشانه قابل اعتمادی نیست، زیرا نوروپاتی دیابتی میتواند حس درد را کاهش دهد. به همین دلیل ممکن است زخم عفونی بدون درد شدید پیشرفت کند و به سیاه شدن پا برسد. تغییر رنگ پوست به سمت قهوهای تیره یا سیاه، نشانه مرگ بافتی ناشی از عفونت شدید است.
در چنین شرایطی، خطر سیاه پای دیابتی و قطع عضو افزایش مییابد. تشخیص بهموقع علائم عفونت و مراجعه سریع به مراکز تخصصی زخم میتواند از پیشرفت عفونت و بروز عوارض جبرانناپذیر جلوگیری کند.
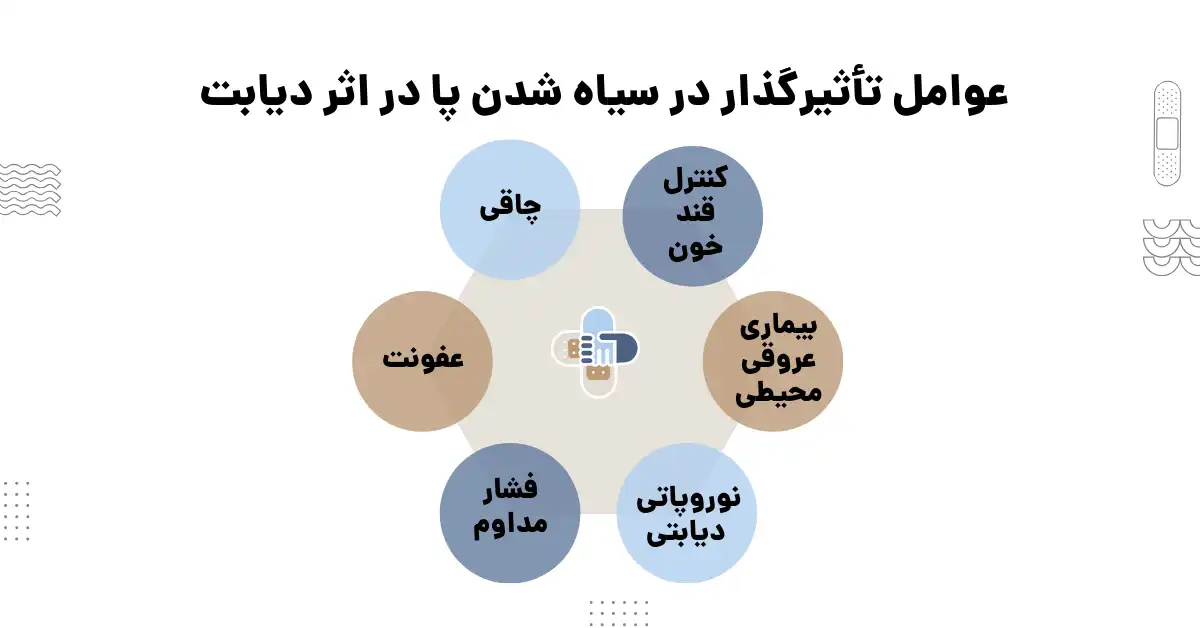
عوامل خطر و تأثیرگذار در سیاه شدن پا در اثر دیابت
سیاه شدن زخم پای دیابتی نتیجه مجموعهای از عوامل است که بهصورت همزمان یا تدریجی روی پا تأثیر میگذارند. دیابت کنترلنشده زمینه را برای آسیب عروقی، عصبی و ایمنی فراهم میکند و هرکدام از این عوامل میتوانند روند بهبود زخم را مختل کنند. شناخت این عوامل خطر نقش مهمی در پیشگیری و درمان بهموقع دارد.
بسیاری از بیماران دیابتی تصور میکنند سیاه شدن پا یک اتفاق ناگهانی است، در حالی که این مشکل حاصل سالها کنترل نامناسب بیماری است. عواملی مانند قند خون بالا، بیماریهای عروقی، فشار مداوم روی پا و عفونتهای درماننشده، همگی بهصورت زنجیرهای عمل میکنند و در نهایت منجر به سیاه پا میشوند. در ادامه مهمترین این عوامل را بررسی میکنیم.
کنترل نامناسب قند خون
کنترل نامناسب قند خون اصلیترین عامل زمینهساز سیاه شدن زخم پای دیابتی است. قند خون بالا بهمرور باعث آسیب به دیواره رگها میشود و جریان خون به اندامهای تحتانی را کاهش میدهد. در نتیجه اکسیژن و مواد مغذی کافی به بافتهای پا نمیرسد و زخمها دیرتر ترمیم میشوند.
همچنین قند بالا عملکرد سلولهای ایمنی را مختل میکند و بدن توانایی مقابله با عفونت را از دست میدهد. این شرایط باعث میشود زخم پای دیابتی بهراحتی عفونی شود و خطر سیاه شدن انگشت پا افزایش یابد. کنترل دقیق قند خون نقش کلیدی در پیشگیری از پیشرفت زخم پا دارد.
بیماری عروقی محیطی
بیماری عروقی محیطی یکی از شایعترین مشکلات در بیماران دیابتی است که مستقیماً با سیاه شدن پا ارتباط دارد. در این بیماری، رگهای خونی تنگ یا مسدود میشوند و خونرسانی به پا کاهش مییابد. کاهش جریان خون باعث میشود زخمها اکسیژن کافی دریافت نکنند و به سمت نکروز پیش بروند. در این شرایط حتی زخمهای کوچک نیز میتوانند به سیاه پای دیابتی تبدیل شوند. درمان زخم پای دیابتی بدون توجه به وضعیت عروق معمولاً موفقیتآمیز نخواهد بود و بررسی گردش خون یکی از ارکان اصلی درمان است.
نوروپاتی دیابتی
نوروپاتی دیابتی باعث کاهش یا از بین رفتن حس درد، گرما و فشار در پا میشود. بیمار ممکن است متوجه زخم، تاول یا فشار مداوم نشود و همین موضوع باعث پیشرفت بیسروصدای زخم میشود. این بیحسی یکی از دلایل اصلی دیر مراجعه کردن بیماران و رسیدن زخم به مرحله سیاه شدن است.
فشار مداوم
فشار مداوم ناشی از کفش نامناسب، ایستادن طولانی یا تغییر شکل پا میتواند باعث ایجاد زخم شود. در پای دیابتی، این زخمها بهسرعت عمیق میشوند و اگر فشار اصلاح نشود، خطر سیاه شدن زخم پای دیابتی افزایش مییابد.
عفونت
عفونت زخم عامل تسریعکننده مرگ بافتی است. اگر عفونت بهموقع درمان نشود، میتواند باعث گسترش نکروز و سیاه پا شود. عفونت شدید گاهی تنها با جراحی یا حتی آمپوتاسیون قابل کنترل است.
چاقی
چاقی با افزایش فشار روی پا، تشدید مقاومت به انسولین و کاهش تحرک، نقش مهمی در پیشرفت زخم پای دیابتی دارد. این عامل خطر احتمال سیاه شدن انگشت پا و شکست درمان را افزایش میدهد.
علت کبودی پا در بیماران دیابتی
کبودی پا در بیماران دیابتی میتواند نشانهای هشداردهنده از مشکلات عروقی یا شروع مرگ بافتی باشد. این کبودی معمولاً به دلیل کاهش جریان خون یا تجمع خون بدون اکسیژن در بافتها ایجاد میشود. اگر این وضعیت ادامه پیدا کند، رنگ پوست به سمت تیرهتر شدن حرکت میکند و زمینه برای سیاه شدن پا فراهم میشود.
درمان سیاه شدن پای دیابتی
درمان سیاه شدن پای دیابتی نیازمند رویکردی چندجانبه و تخصصی است. هدف اصلی حفظ بافت سالم، کنترل عفونت و جلوگیری از قطع عضو است. انتخاب روش درمان به شدت آسیب، وضعیت عروق و میزان عفونت بستگی دارد.
دارودرمانی
دارودرمانی شامل آنتیبیوتیکها، داروهای بهبود گردش خون و کنترل قند خون است. این درمان پایهایترین بخش مدیریت سیاه شدن زخم پای دیابتی محسوب میشود.
جراحی
در موارد پیشرفته، دبریدمان یا برداشت بافت مرده ضروری است. جراحی میتواند از گسترش عفونت و سیاه پا جلوگیری کند.
اکسیژنتراپی
اکسیژنتراپی پرفشار با افزایش اکسیژنرسانی به بافتها، روند ترمیم زخم پای دیابتی را تسریع میکند و در برخی موارد مانع قطع عضو میشود.
لارو درمانی
لارو درمانی روشی نوین برای پاکسازی بافت مرده است که بدون آسیب به بافت سالم انجام میشود و در درمان زخمهای مزمن دیابتی کاربرد دارد.
آمپوتاسیون
در شرایطی که بافت بهطور کامل از بین رفته و خطر انتشار عفونت وجود دارد، قطع عضو آخرین راهکار برای نجات جان بیمار است.
پیشگیری از سیاه شدن پای دیابتی
پیشگیری مؤثرترین راه مقابله با سیاه شدن زخم پای دیابتی است. کنترل منظم قند خون، معاینه روزانه پاها، استفاده از کفش مناسب و مراجعه بهموقع به پزشک نقش کلیدی دارند. آموزش بیمار و افزایش آگاهی میتواند احتمال سیاه پای دیابتی و قطعیت زخم پا را بهطور چشمگیری کاهش دهد.
جمعبندی
سیاه شدن زخم پای دیابتی یک عارضه جدی اما قابل پیشگیری است. شناخت علائم اولیه، توجه به عوامل خطر و اقدام سریع برای درمان زخم پای دیابتی میتواند از عوارض شدید مانند سیاه پا و قطع عضو جلوگیری کند. آگاهی، مراقبت مستمر و درمان تخصصی سه رکن اصلی حفظ سلامت پای بیماران دیابتی هستند. اگر شما یا یکی از عزیزانتان درگیر یا مستعد این موضوع هستید همین حالابا بهترین کلینیک زخم تهران تماس بگیرید یا نوبت خود را به صورت آنلاین از سایت رزرو کنید. جهت راحتی و آرامش خاطر شما عزیزان کلینیک زخم و استومی صمدیان امکان مشاوره رایگان را هم برای شما فراهم کرده.
منابع:
کلینیک زخم صمدیان چه خدماتی ارائه میدهد؟
کلینیک زخم صمدیان بهصورت تخصصی در زمینه تشخیص، ارزیابی و درمان انواع زخمهای حاد و مزمن فعالیت میکند.
از جمله خدمات این مرکز میتوان به درمان زخم پای دیابتی، زخمهای عفونی، زخم بستر، زخمهای جراحی، زخمهای ناشی از سوختگی و بریدگیهای عمیق اشاره کرد. تمام خدمات بر اساس پروتکلهای علمی روز و ارزیابی دقیق شرایط بیمار ارائه میشوند.
آیا کلینیک زخم صمدیان مشاوره رایگان ارائه میدهد؟
بله. کلینیک زخم صمدیان امکان مشاوره اولیه رایگان را به صورت آنلاین برای بیماران فراهم کرده است.
کلینیک زخم صمدیان در کدام منطقه قرار دارد؟
کلینیک زخم صمدیان دارای دو شعبه فعال در غرب (واقع در بیمارستان پیامبران) و شمال (واقع در بیمارستان نورافشار) تهران است تا دسترسی بیماران به خدمات تخصصی درمان زخم تسهیل شود.
چه زمانی باید برای درمان زخم به کلینیک مراجعه کرد؟
در صورت مشاهده علائمی مانند:
- عدم بهبود زخم پس از چند هفته
- ترشح و بوی نامطبوع یا تغییر رنگ زخم
- درد، تورم یا قرمزی اطراف زخم
توصیه میشود در اولین فرصت برای ارزیابی تخصصی به کلینیک زخم صمدیان مراجعه شود.
آیا کلینیک زخم صمدیان فقط زخمهای شدید را درمان میکند؟
خیر. کلینیک زخم صمدیان هم زخمهای ساده و تازه و هم زخمهای پیچیده و مزمن را درمان میکند. مراجعه زودهنگام حتی برای زخمهای کوچک، میتواند از بروز عوارض جدی در آینده جلوگیری کند.
آزیتا صمدیان
متخصص زخم و استومی
- بدون دیدگاه
بیماری پروانهای در کودکان چیست؟ | علائم و راههای درمان
تفاوت زخم های شریانی و وریدی چیست؟
تجهیزات پیشرفته و کلینیکال درمان زخم صمدیان 1404
جدید ترین مقالات :